Articulos médicos
Nuevos horizontes en reumatología: pasado, presente y futuro de artritis reumatoide
La evolución en conocimiento y nuevas terapias ha traído cambios significativos en nuestras metas con los pacientes afectados por artritis reumatoide, buscando no solo frenar la progresión de la enfermedad, sino también lograr una remisión clínica. Es importante entender lo significativo de los cambios en terapia para prevenir comorbilidad, mortalidad y la inherente pérdida de función.

Oscar Soto-Raíces, MD, FACR
Especialista en Reumatología
Presidente de la Asociación
de Reumatólogos de
Puerto Rico
Médico en San Juan Artritis and Research Center Inc., Hato Rey
| “Enemigo silencioso que corroe los cimientos de la arquitectura y pone a prueba el espíritu. En esencia, un torbellino que a su paso destructivo deja una huella indeleble en el cuerpo que le alberga”. |
Desde el siglo XIX se ha descrito una artritis poliarticular, que destruye las articulaciones y que hoy conocemos como artritis reumatoide (AR). La primera descripción formal se le adjudica a Garod en el año 1800. En esos momentos, se describió una artritis poliarticular que causaba inflamación, dolor, deformidad y pérdida de función.
Antecedentes sobre terapia
Por muchos años, no existió otro tratamiento fuera de la terapia física y la aspirina. Cuando se descubren los corticosteroides, en los años 50, se experimentó con este potente antiinflamatorio que causó una “milagrosa recuperación” en los que padecían de la enfermedad. Uno de estos casos fue el del reconocido pintor Raoul Duffy, quien luego de estar virtualmente incapacitado volvió a pintar de forma prolífica al menos por un año. Desafortunadamente murió a causa de los efectos secundarios del medicamento.
El uso de corticoesteroides se volvió limitado por estos efectos secundarios, de los cuales se aprendió más con el tiempo. Siguen siendo hoy el prototipo del antiinflamatorio eficaz y capaz de causar remisión clínica. Lo seguimos utilizando como un puente a otros tratamientos y/o con otros medicamentos, en dosis bajas y preferiblemente por tiempo limitado.
Luego se utilizaron fármacos antiinflamatorios no esteroidales como terapia única. Estos no probaron ser capaces de alterar el curso de esta enfermedad. Hoy en día, se continúan usando como adyuvantes para el manejo del dolor y la inflamación.
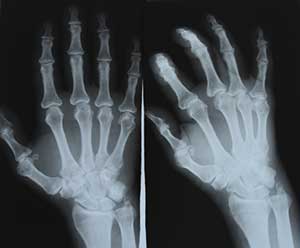 En la búsqueda de otros medicamentos con similar potencia antiinflamatoria a los corticosteroides pero con menos efectos secundarios, se descubrieron las sales de oro, la sulfazalazina, la hydroxycloroquina y el metotrexato. Este último se convirtió en una de las más comunes y mejores armas existentes en el tratamiento de AR. Pero el temor a los efectos secundarios llevó a que el uso de estos agentes más potentes (como el metotrexato) no fuera considerado como primera opción.
En la búsqueda de otros medicamentos con similar potencia antiinflamatoria a los corticosteroides pero con menos efectos secundarios, se descubrieron las sales de oro, la sulfazalazina, la hydroxycloroquina y el metotrexato. Este último se convirtió en una de las más comunes y mejores armas existentes en el tratamiento de AR. Pero el temor a los efectos secundarios llevó a que el uso de estos agentes más potentes (como el metotrexato) no fuera considerado como primera opción.
No fue sino hasta fines de los años 80 que estos últimos fueran empleados como medicamentos de primera línea, cuando se entendió la importancia de controlar la inflamación para prevenir la deformidad estructural y preservar la función. Así, se realzó el concepto de agentes modificadores de la enfermedad (DMARDS por sus siglas en inglés).
En los años 90, hubo una explosión de conocimiento que nos hizo conscientes de la importancia del diagnóstico temprano y del tratamiento agresivo. Luego, comenzaron a aparecer en el mercado los agentes biológicos y la AR adquirió un rumbo nunca antes imaginado. Así, frenar el progreso de la enfermedad o poder hablar de una remisión total se convirtieron en metas alcanzables.
Aspectos a considerar al tratar artritis reumatoide
Es importante entender que la artritis reumatoide es una condición sistémica autoinmune. Se manifiesta más comúnmente con una artritis pero puede afectar otros órganos como los ojos, los pulmones y el sistema vascular, entre otros. Anemia por inflamación crónica (1) y trombocitosis son comunes en los pacientes con esta enfermedad, especialmente cuando su condición está activa, y usualmente están acompañados de elevación de la sedimentación (ESR) y la proteína C-reactiva (CRP).
Riesgo cardiovascular
Es importante recalcar que la evidencia científica refuerza cada día más la asociación entre un aumento del riesgo cardiovascular y la artritis reumatoide (2).
| Los pacientes con artritis reumatoide tienen mayor riesgo de desarrollar enfermedad cardiovascular, siendo esta la causa principal de muerte en dichos pacientes. |
Tener además otros riesgos cardiovasculares puede potenciar esta situación, por lo que es de vital importancia el control y la minimización de los riesgos cardiovasculares modificables.
Tratamiento – La era de los agentes biológicos

Inhibidores de TNF
Desde el año 1999, comenzaron a salir al mercado los inhibidores de TNF (factor de necrosis tumoral, por sus siglas en inglés), que se han vuelto populares y de uso común en los pacientes que sufren de AR. Los primeros en salir fueron Infliximab y Eternacept, seguidos de Adalimumab. Estos agentes demostraron una eficacia clínica significativa y reducción al riesgo de daño a las articulaciones con monoterapia y, especialmente, al combinarlos con Metotrexato. Esto se continúa demostrando en estudios clínicos como COMET, un ensayo publicado en The Lancet. La combinación de Metotrexato y Etanercept para AR activa inicial o temprana, entre moderada y grave, demostró ser eficaz en la remisión clínica y en la ausencia de progresión radiológica de la enfermedad(3).
El perfil de seguridad de estos agentes ha sido favorable, pero se continúa monitoreando un aumento en riesgo de infecciones reportado en ensayos clínicos y fuera de estos. Las enfermedades oportunistas como la reactivación de tuberculosis y otras como la histoplasmosis son riesgos que se debe considerar y monitorear, especialmente en áreas endémicas. Todo esto ha establecido la necesidad de continuar en la búsqueda de tratamientos efectivos y de terapias individualizadas que sean beneficiosas, pero con bajas posibilidades de efectos adversos y mejor eficacia para cada paciente en particular.
La eficacia de un nuevo inhibidor de TNF, Certolizumab pegol o Cimzia, ha sido demostrada en los estudios RAPID I y RAPID II (5-6). En ambos estudios se estudiaron pacientes con respuesta inadecuada a Metrotexato. El medicamento probó ser 32% más efectivo que placebo, y probó ser efectivo reduciendo el daño estructural y mejorando la función física. Golimumab es un nuevo anticuerpo humano monoclonal en contra de TNF. La potencial ventaja de este nuevo medicamento es su uso subcutáneo una vez al mes, y su eficacia en pacientes que han usado pero han descontinuado previamente otros inhibidores de TNF (7-10). El estudio GO-AFTER demostró la eficacia de este medicamento en pacientes que previamente habían tenido una respuesta no adecuada a otro inhibidor de TNF. No todos los pacientes responden a terapia con inhibidores de TNF ni a la combinación de Metotrexato con estos, por lo que han surgido nuevas opciones de tratamiento.
Células T
La primera de estas es Abatacept, el primer medica-mento que inhibe la activación de linfocitos T. Este medicamento intravenoso ha probado ser eficaz como monoterapia y en combinación con Metotrexato en pacientes con AR en distintas etapas de su desarrollo, incluyendo los que ya han usado inhibidores de TNF. Su perfil de seguridad ha sido favorable y se ha visto menor riesgo de enfermedades oportunistas, aunque sí aumento en el riesgo de infecciones.
Células B
En el pasado, se pensaba que la AR era una condición en la que la inflamación sistémica era guiada por células T. El 2007 se aprobó el uso do de Rituxan para AR, siendo este el primer tratamiento para AR dirigido a células B con receptores CD20. Este medicamento intravenoso disminuye el número de células B con receptores CD20 y, así, se propone que disminuye la inflamación en pacientes con AR. Esto ha llamado la atención sobre la importancia de las células B en la amplificación de la inflamación crónica de la AR. Como en los demás agentes biológicos, el aumento en riesgo de infección es monitoreado.
IL-6
Tozilizumab es un anticuerpo monoclonal humanizado en contra del receptor de IL-6 que inhibe las señales de IL-6. En varios ensayos clínicos se ha demostrado la eficacia de este medicamento intravenoso. Su eficacia, como la de los demás agentes biológicos, es aumentada al combinarlo con Metotrexato. Su perfil de seguridad en ensayos clínicos es aceptable. Se espera que este medicamento sea aprobado por la FDA y que esté disponible para ser usado a principios de 2009.
Necesidad de nuevos tratamientos

Data reciente de un ensayo clínico (BRASS) demostró que el 42% de los 503 pacientes con AR estudiados descontinuaron el tratamiento con inhibidores de TNF en los 3 años del estudio (4). Esto sugirió la falta de adherencia a los tratamientos biológicos (en ese ensayo solo fueron estudiados anti-TNF). Sabemos que los pacientes con AR reaccionan de manera distinta a los medicamentos y, por ende, necesitamos variadas terapias para controlar la inflamación. También sabemos que la adherencia a tratamiento también puede ser un obstáculo para resultados óptimos de la terapia.
Es importante entender que el daño a las articulaciones puede continuar aun cuando no exista actividad inflamatoria clínicamente visible (11). Por esto, es de suma importancia la adherencia al tratamiento y enfatizar en la necesidad de seguir educando sobre los daños progresivos de la AR y sobre el aumento del riesgo de otras condiciones comórbidas causadas por la inflamación crónica persistente.
Conclusión y futuro
Varios ensayos clínicos estudian la posibilidad de terapia dirigida al perfil genético de los pacientes. Por estas y otras razones, es imprescindible continuar aprendiendo sobre esta enfermedad y, así, continuar en la búsqueda de tratamientos apropiados, con un buen perfil de seguridad y que se amolden a la conveniencia del paciente.
Referencias
1. Wolfe F, Michaud K. Anemia and renal function in patients with rheumatoid arthritis. J Rheumatol. 2006; 33:1516-22.
2. Kremers HM, Crowson CS, Therneau TM, Roger VL, Gabriel SE. High Ten-Year Risk of Cardiovascular Disease in Newly Diagnosed Rheumatoid Arthritis Patients. Arthritis Rheum. 2008;58:2268-2274.
3. Emery P, Breedveld FC, Hall S, et al. Comparison of methotrexate monotherapy with a combination of methotrexate and etanercept in active, early, moderate to severe rheumatoid arthritis (COMET). Lancet. 2008 Jul 15.
4. Brigham Rheumatoid Arthritis Sequential Study (BRASS) STUDY J Rheumatol 2008;35:1737-1744.
5. Keystone E, Mason D, Combe B. The anti-TNF certolizumab pegol in combination with methotrexate is significantly more effective than methotrexate alone in the treatment of patients with active rheumatoid arthritis. Ann Rheum Dis. 2007;66(suppl II):55. Abstract OP0016.
6. Smolen J, Brzezicki J, Mason D, Kavanaugh A. Efficacy and safety of certolizumab pegol in combination with methotrexate (mtx) in patients with active rheumatoid arthritis despite mtx therapy. Ann Rheum Dis. 2007;66 (suppl II):55. Abstract THU0202.
7. Smolen J, Kay J, Doyle MK, et al. Golimumab, a new human anti-tnf-alpha monoclonal antibody, subcutaneously administered every 4 weeks in patients with active rheumatoid arthritis who were previously treated with anti-tnf-alpha agent(s). The European League Against Rheumatism Annual Congress; June 11-14, 2008; Paris, France. Abstract OP-0010.
8. Emery P, Fleischmann RM, Moreland LW, et al. Golimumab (glm), a new human anti-tnf-alpha monoclonal antibody, administered subcutaneously (sc) every 4 weeks in methotrexate-naive patients with active rheumatoid arthritis (ra). The European League Against Rheumatism Annual Congress; June 11-14, 2008; Paris, France. Abstract THU0138.
9. Keystone E, Genovese MC, Klareskog L. Golimumab, a new human anti-tnf-alpha monoclonal antibody, administered subcutaneously every 4 weeks in patients with active rheumatoid arthritis despite methotrexate. The European League Against Rheumatism Annual Congress; June 11-14, 2008; Paris, France. Abstract THU0156.
10. Furst DE, Doyle MK, Kay J, et al. Golimumab, a new human anti-tnf-alpha monoclonal antibody administered subcutaneously every 4 weeks, improves anemia and well-being in patients with rheumatoid arthritis, psoriatic arthritis, or ankylosing spondylitis: The European League Against Rheumatism Annual Congress; June 11-14, 2008; Paris, France. Abstract THU0143.
11. Kay J, Matteson EL, Dasgupta B, et al. Golimumab in patients with active rheumatoid arthritis despite treatment with methotrexate. Arthritis Rheum. 2008;58:964-975. Kirwan JR. J Rheumatol. 2001;28:881-886








