Nuevo consenso global para tratar a adultos con diabetes tipo 2:
Poniendo el corazón adelante

José M. García Mateo, MD, FACE
Presidente Sociedad Puertorriqueña de Endocrinología y Diabetología
Diplomate of the American Board of Endocrinology, Diabetes and Metabolism
Diplomate of the American Board of Clinical Lipidology
La diabetes es un grupo de enfermedades caracterizadas por un alto nivel de glucosa, como resultado de defectos en la capacidad del cuerpo para producir o usar insulina.
Aspectos epidemiológicos
La incidencia de la diabetes es mayor en los siguientes grupos étnicos:
- Hispanos;
- Afroamericanos;
- Nativos americanos; y
- Descendientes de las islas del Pacífico.
Entre los hispanos/latinos, la tasa es de:
- 8.5% en los centroamericanos y sudamericanos;
- 9.3% en los cubanos;
- 13.9% en los estadounidenses de origen mexicano;
- 14.8% en los puertorriqueños.
El Centro para el Control de Enfermedades (CDC) estima que el 9.3% de la población en los Estados Unidos continentales tiene diabetes, pero en Puerto Rico esa incidencia sobrepasa el 16%. Según la Asociación Puertorriqueña de Diabetes, la pobreza, la falta de educación y la escasez de programas preventivos propician el alto número de casos, y la situación se agrava con la falta de recursos para prevenir y tratar esta enfermedad. Además, la incidencia aumenta directamente con el peso corporal y la edad. Una de las causas de la epidemia de diabetes en países desarrollados es el aumento en la obesidad que, a su vez, se relaciona con la alta incidencia de vida sedentaria y con los pobres hábitos alimenticios en la población.
La diabetes fue la séptima causa de muerte en los Estados Unidos en 2015 en base a certificados de defunción que la confirmaron como causa subyacente de defunción. En Puerto Rico, se estima que la diabetes es la tercera causa de muerte después de la enfermedad cardiovascular y del cáncer.
Enfermedad cardiovascular y diabetes
La enfermedad cardiovascular es más común en los pacientes diabéticos. Estadísticas de los Estados Unidos estiman que la enfermedad cardiovascular y cerebrovascular es de 2 a 4 veces más común en adultos diabéticos. Todas las entidades profesionales expertas en el manejo de pacientes diabéticos (Asociación Americana de Diabetes, Asociación Americana del Corazón, etc.) consideran que la diabetes es parte del síndrome cardiometabólico. Esto se debe a que cerca del 70% de los pacientes diabéticos también sufre de hipertensión y de niveles altos de colesterol y de otras grasas. Más aún, desde 2001 se considera a la diabetes como un equivalente a la enfermedad cardiovascular.
Prevención y tratamiento
Actualmente, se dispone de varios medicamentos para el manejo de la diabetes y de sus complicaciones, incluyendo las cardiovasculares. Sin embargo, no debemos olvidar que la prevención es la clave para el tratamiento temprano y efectivo de las complicaciones.
Los métodos preventivos no cuestan nada y son:
- Dieta (reducir azúcares simples y grasas);
- Ejercicio (mayormente aeróbico);
- Reducción de peso (por lo menos del 7 al 10%); y
- Educación sobre la condición (medios de prensa).
En octubre de 2018 en Berlín, la Asociación Europea para el Estudio de Diabetes (EASD) con el apoyo de la Asociación Americana de Diabetes (ADA) presentó un nuevo consenso para el manejo de adultos con diabetes tipo 2 enfatizando en considerar la presencia concomitante de enfermedad aterosclerótica cardiovascular, enfermedad crónica renal o fallo cardiaco para decidir sobre el uso de fármacos antihipoglucémicos preferidos por su beneficio cardiorenal, probado en estudios clínicos randomizados (Figura 1).
Estos estudios han demostrado un beneficio del 13% al 14% para fármacos específicos de la clase de inhibidores de cotransportadores de sodio-glucosa tipo 2 (SGLT2) y agonistas del receptor de GLP1 (la hormona incretina péptido similar al glucagón tipo 1). Los estudios más conocidos que han servido para el desarrollo de estas recomendaciones son EMPA-REG, LEADER, CANVAS, DECLARE, SUSTAIN 6 y REWIND para los fármacos empagliflozina, liraglutida, canagliflozina, dapagliflozina, semaglutida y dulaglutida, respectivamente. Estos 6 estudios han llevado a los fármacos respectivos a obtener aprobación de la FDA para la reducción de eventos cardiovasculares mayores, fallo cardiaco y mortalidad cardiovascular tanto en diabéticos con enfermedad cardiovascular documentada como en aquellos sin esta afección con solo factores de riesgo para ello. Varios estudios demostraron recientemente disminución de fallo cardiaco y muerte cardiovascular, así como mayor protección renal con los inhibidores de SGLT2 en la población no diabética (DAPA HF, EMPEROR reduced, CREDENCE y DAPA CKD).
En base al diseño de estos estudios, pacientes diabéticos tipo 2 con enfermedad aterosclerótica documentada tratados con metformina en monoterapia o en combinación con otros fármacos, incluyendo insulina, independientemente de su nivel de control glucémico basado en A1C, son candidatos para recibir estas terapias con beneficio cardiovascular. Más aún si el paciente con estas características presenta un control glucémico aceptable basado en A1C con otras terapias antidiabéticas aprobadas, se debe considerar sustituir uno de los fármacos que no sea metformina por uno de los mencionados con beneficio cardiovascular o renal, tal como se ha documentado para este propósito.
Al paciente adulto diabético tipo 2 con enfermedad aterosclerótica cardiovascular que además presenta fallo cardiaco congestivo o riesgo de desarrollarlo debe recomendársele como parte de su terapia un inhibidor de cotransportador sodio-glucosa tipo 2 (SGLT2i o “flozinas”), independientemente de su control glucémico, por el beneficio demostrado en los estudios mencionados y en otros, sobre todo disminuyendo la tasa de hospitalización por esta causa.
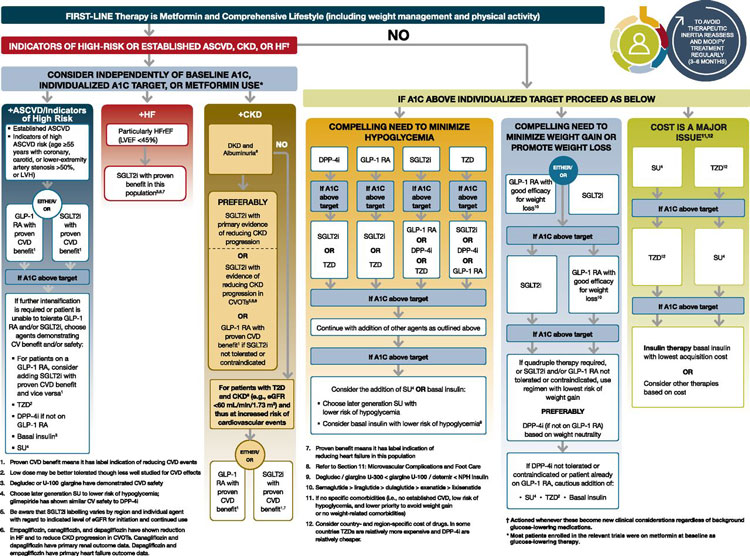
El paciente con enfermedad crónica renal leve a moderada es también un candidato a terapia con SGLT2i (flozinas) y agonistas de receptor de GLP1 por el beneficio también demostrado en estos estudios, al disminuir la progresión del deterioro renal y retrasando llegar a terapia de reemplazo (diálisis o trasplante). Los inhibidores de SGLT2 poseen la data más relevante para este beneficio renal. Los estudios CREDENCE con canagliflozina y DAPA CKD con dapagliflozina lo demuestran contundentemente, incluyendo a pacientes no diabéticos.
En el paciente diabético sin enfermedad aterosclerótica cardiovascular documentada o sin evidencia de las condiciones antes mencionadas, se pueden considerar otros factores que también guían la elección de la terapia antidiabética individualizada para cada caso. Estos factores son el peso corporal, el riesgo de hipoglucemia o el costo. Estos son importantes ya que pueden traer otras complicaciones metabólicas o interferir en lograr un control glucémico aceptable. Aquí se encuentran también los fármacos ya mencionados con beneficio cardiovascular, inhibidores de dipeptidil peptidasa 4 (DPP4 inhibidor), insulina, glitazonas y hasta sulfonilureas o secretagogos. Dependiendo de las características del paciente y de su necesidad de control glucémico, los medicamentos se añaden progresivamente tomando en cuenta la eficacia y la seguridad de la terapia.
La diabetes tipo 2 es una patología progresiva y cuando se requiera terapia con insulina se llegará a un punto crítico en la enfermedad. Estudios retrospectivos han demostrado que, al diagnosticar la enfermedad, un paciente suele haber perdido del 50% al 80% de la capacidad de secreción de insulina por un daño progresivo en la célula beta pancreática. Este nuevo consenso toma en cuenta esta data con el fin de ofrecer recomendaciones para tratar al paciente en el momento en que requiera terapia con insulina.
Existen estudios clínicos que han demostrado que en el paciente que no logra un control con la terapia antidiabética oral optimizada, la opción con agonistas del receptor GLP1 puede llevar al control glucémico no inferior a insulina basal con el beneficio de menos hipoglucemia y pérdida de peso. Tomando en cuenta estos datos, el nuevo consenso recomienda intentar primero un agonista de receptor de GLP1 como terapia inyectable inicial preferida en diabéticos que ya podrían ser considerados para comenzar terapia con insulina por los beneficios adicionales demostrados en estos estudios (Figura 2).
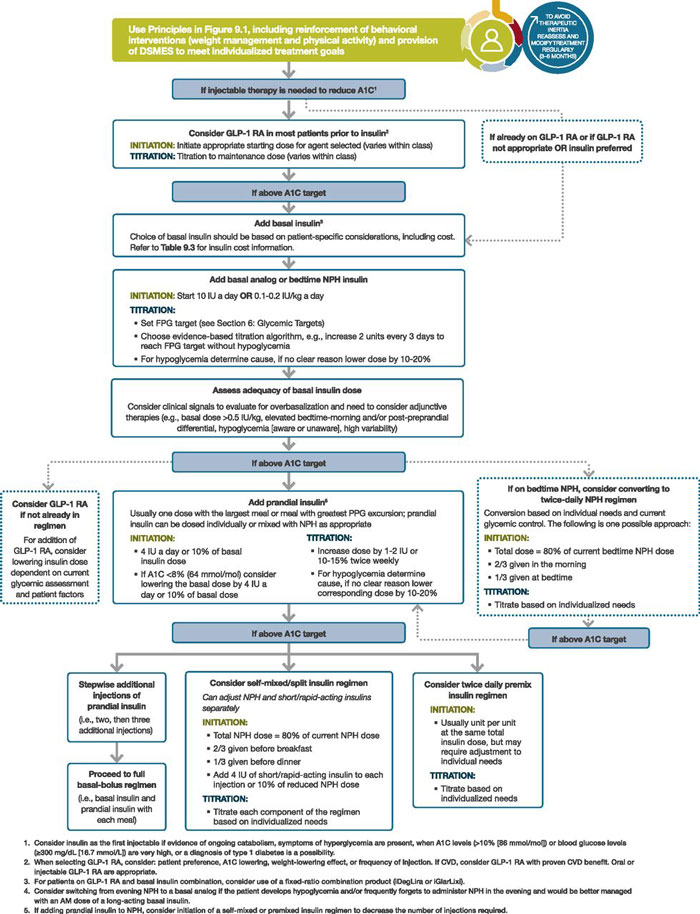
La insulina de elección al inicio es de tipo basal, que se encarga mayormente del control de la glucemia en ayunas. Muchos pacientes se mantienen controlados por tiempo con esta terapia optimizándola en forma progresiva en base a la glucemia en ayunas. Sin embargo, llega un momento en que hay una exigencia de control postprandial. La opción preferida de este consenso global es intentar añadir un agonista de receptor GLP1 a la insulina basal, con el propósito de lograr un control prandial con menos riesgo de aumento de peso e hipoglucemia que al añadir una insulina de corta o rápida acción.
Actualmente hay combinaciones fijas premezcladas de insulina basal y agonistas de GLP1 que disminuyen el número de inyecciones y mejoran la adherencia a la terapia. No debemos olvidar que hay otras opciones y si el paciente está en hiperglucemia severa con síntomas de deficiencia mayor de insulina (poliuria, polidipsia, pérdida de peso, cetosis, etc.), se debe considerar un reemplazo total con insulina –ya sea basal y prandial– o con presentaciones premezcladas, dependiendo de cada caso. El costo también es importante en terapias que exigen el uso de insulina y aunque se cuenta con insulinas análogas con mejor perfil farmacocinético y menor riesgo de hipoglucemia, hay casos en que debemos recurrir a terapias de insulina humana convencional tomando en cuenta el nivel socioeconómico del paciente. Por todo esto, el médico que trata la diabetes deberá tener conocimiento tanto de las terapias actuales como de las convencionales más costoefectivas, en especial al manejar al paciente con insulina.
Conclusión
Este nuevo consenso, apoyado por las escuelas americana y europea –y considerado global– ha llevado a un giro marcado en el manejo de la diabetes. Este es más complicado, ya que tenemos terapias que –al contrario que en el pasado– han demostrado beneficios aparte de los relacionados con el control glucémico, específicamente en la enfermedad aterosclerótica cardiovascular, en la enfermedad crónica renal y en el fallo congestivo cardiaco, que son causa de la alta mortalidad y morbilidad en pacientes diabéticos. Hay varios estudios, ya presentados y en progreso, con resultados similares y posiblemente superiores, incluyendo también a pacientes con diabetes tipo 1.
Individualizar es la regla en el manejo de la diabetes desde hace años; no hay una sola receta a seguir y el juicio clínico tiene que estar presente ante todo a la hora de manejar el paciente con esta enfermedad crónica para mejorar su calidad de vida. No olvidemos que el tratamiento de diabetes es multidisciplinario e incluye aspectos clínicos, de nutrición, actividad física, farmacoterapia y, sobre todo, educación.
Referencias
- American Diabetes Association. Standards of Care in Diabetes 2021. Diabetes Care Vol 44, Supp 1, January 2021.
- Davies MJ, et al. Management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the ADA and the EASD. Diabetes Care 2018; 41: 2669-2701.
- Bruce Neal MB, et al. Canagliflozin and Cardiovascular and Renal Events in T2D. NEJM, Aug 17, 2017 ;377;7: 644-657.
- Zinman B, et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in T2D. NEJM 2015; 373: 2117-2128.
- Wanner C, et al. Empagliflozin and Progression of Kidney Disease in T2D. NEJM 2016; 375: 323-334.
- Marso SP, et al. Liraglutide and Cardiovascular Outcomes in T2D. NEJM 2017; 375: 311-322.
- Mann JFE, et al. Liraglutide and Renal Outcomes in T2D. NEJM 2017; 377: 839-848.
- Wiviott SD, Raz I, Bonaca MP, et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. NEJM 2019; 380:347-357.
- Perkovic V, Jardine MJ, et al. Canagliflozin and renal outcomes in type 2 diabetes and nephropathy. NEJM 2019; 380:2295-2306.
- Hertzel, C, et al. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND). Lancet 2019; 394 (10193):121-130.
- McMurray JJV, Solomon SD, et al. Dapagliflozin in patients with heart failure and reduced ejection fraction. NEJM 2019; 381:1995-2008.
- Packer M, Anker SD, et al. Cardiovascular and renal outcomes with empagliflozin in heart failure. NEJM. DOI: 10.1056/NEJMoa2022190.
- Hiddo JL, el al. Dapagliflozin in Patients with Chronic Kidney Disease. DOI: 10.1056/NEJMoa2024816.








