Melanoma:
Prevención y subtipos más comunes

Néstor P. Sánchez, MD, FAAD
Profesor de Dermatología y Dermatopatología
Ponce Health Sciences University
Ángel Pagán González, MS3
Problema: Importancia de protección
Según la Sociedad Americana del Cáncer, el número de casos de melanoma invasivo diagnosticados anualmente aumentó durante la pasada década en un 47%. Aunque se ha concientizado sobre la importancia del uso de la protección contra los rayos ultravioletas (UV) como método preventivo de cáncer de piel, el melanoma invasivo continúa siendo la malignidad cutánea con mayor tasa de morbilidad y mortalidad. Por eso es importante poner énfasis en que el uso regular y diario de protector solar reduce el riesgo de desarrollar melanoma en un 50%.
Trasfondo: Estudios de investigación
Las recomendaciones sobre uso diario del protector solar como prevención del melanoma surgen de los “Ensayos de Prevención de Cáncer Cutáneo de Nambour, Australia”, estudio que incluyó a más de 1,600 participantes durante los años 1992 a 1996. En 2011, se realizó un estudio de seguimiento con los mismos participantes y se encontraron 11 nuevos melanomas en el grupo de uso diario de protector solar, mientras que 22 fueron identificados en el grupo control, lo que representa una reducción de la tasa de melanoma de un 50%. Hasta la fecha, dicho estudio es el más grande de su categoría.
Patogénesis del melanoma
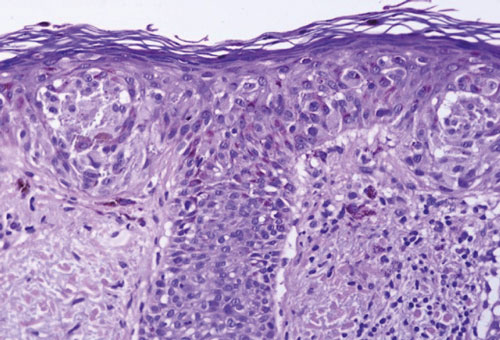
Científicos del Hospital General de Massachusetts en Boston (Universidad de Harvard) demostraron el mecanismo molecular por el cual la radiación ultravioleta (RUV) acelera la formación de melanomas en ratones cuyos melanocitos expresan la mutación genética BRAF(V600E). Los ratones expuestos a RUV con protector solar desarrollaron un número menor de melanomas en comparación con los expuestos a RUV sin protección solar. La RUV induce mutaciones en el ADN, las que permiten una expresión descontrolada de factores de crecimiento, produciendo un tumor compuesto por melanocitos. En histología, presenta diseminación «pagetoide» de melanocitos, conglomerados de melanocitos de tamaño y forma variable, melanocitos dentro de los espacios linfovasculares, mitosis atípicas y un aumento en la apoptosis.
Prevención del melanoma
La Academia Americana de Dermatología (AAD) recomienda utilizar una loción de protección solar con SPF 30 o superior, de espectro amplio, es decir que proteja contra de los rayos ultravioleta tipo A y B. Además, la AAD sugiere añadir medidas como permanecer bajo la sombra, utilizar vestimenta protectora como camisas de manga larga, pantalones largos, sombreros amplios y gafas de sol. Por último, es importante volver a aplicar generosamente el protector solar cada 2 horas y consultar a un dermatólogo certificado por la AAD anualmente para examinar la piel.
Subtipos de melanoma
Un estudio realizado por Cleveland Clinic en más de 130,000 pacientes demostró que, a mayor lapso entre el diagnóstico y el tratamiento del melanoma, mayor riesgo de mortalidad. Un 16% de los pacientes estuvieron a mayor riesgo de mortalidad cuando la escisión del melanoma tardó entre 60 a 89 días, en comparación con los pacientes que recibieron cirugía en menos de 30 días. A mayor profundidad vertical de crecimiento del melanoma en la piel, mayor es el riesgo de metástasis y la mortalidad; por ende, el tiempo es vida en esta población. Con el fin de tratar el melanoma de forma temprana, es esencial reconocer los siguientes subtipos más comunes de melanoma cutáneo invasivo:
El melanoma de propagación superficial (Figura A): es el subtipo histológico más común, representando un 70%. Estos tumores mayormente tienen ≤1 mm de grosor o crecimiento vertical en la piel. Aunque el melanoma de propagación superficial es el subtipo más propenso a estar asociado con un nevo melanocitico, o lunar; dos terceras partes de todos los melanomas surgen de novo, sin un nevo melanocitico asociado. El mismo tiene predilección por la espalda en hombres y mujeres, y por las extremidades inferiores en las mujeres. Su morfología es de mácula pigmentada con un borde irregular desde pocos milímetros hasta varios centímetros de diámetro y pueden tener tonos de rojo, azul, negro, gris y blanco;
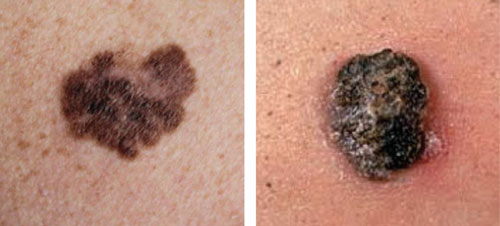
A B
El melanoma nodular (Figura B): representa entre el 15 y el 30% de todos los melanomas. Los nódulos son elevaciones de superficie redonda en la piel de 0.5 cm a 1 cm de ancho. El mismo presenta nódulos pigmentados y con frecuencia muestra un color uniforme y bordes simétricos, lo cual dificulta distinguirlo de un lunar común. En comparación con el melanoma de propagación superficial, la mayoría de los melanomas nodulares tienen grosor de 2 mm o más de profundidad al momento del diagnóstico;
El melanoma in situ, o lentigo maligno (Figura C): surge con mayor frecuencia en áreas de la piel crónicamente dañadas por el sol y es más común en individuos de edad avanzada. El mismo presenta una mácula color marrón que va creciendo en diámetro con los años y puede desarrollar focos de pigmentación y bordes asimétricos. Las variaciones de color y áreas elevadas significan crecimiento vertical dentro del melanoma, denominadas lentigo maligno; y
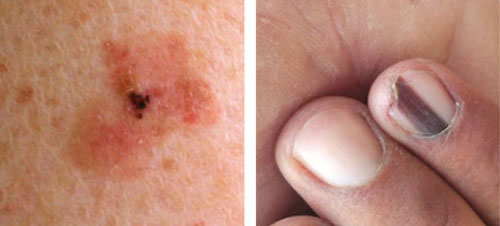
El melanoma lentiginoso acral (Figura D): este es el subtipo menos común. Sin embargo, los pacientes con tono de piel oscura representan el 70% del melanoma lentiginoso acral. Estos surgen con mayor frecuencia en las palmas de las manos, en la planta de los pies y debajo de las uñas. Las lesiones son máculas color marrón oscuro con áreas elevadas y pueden presentar ulceración y sangrado.
Resumen
El uso de protección solar (SPF30+) diario y la escisión temprana del melanoma por un dermatólogo certificado disminuyen su incidencia y la tasa de mortalidad.
Referencias
- Choi Y, Fisher D. UV and melanoma: the TP53 link. Cell Res 24, 1157–1158 (2014).
- Conic RZ, Cabrera CI, Khorana AA, Gastman BR. Determination of the impact of melanoma surgical timing on survival using the National Cancer Database. Journal of the American Academy of Dermatology. 2018;78(1):40-46.e7.
- Green AC, Williams GM, Logan V, Strutton GM. Reduced melanoma after regular sunscreen use: randomized trial follow-up. J Clin Oncol. 2011;29(3):257-63.
- Shutterstock Images. Web. Accessed Jan 1, 21. https://www.shutterstock.com/images
- Swetter S, Geller A. Melanoma: Clinical Features and Diagnosis. Web. In: UpToDate. Accessed Jan 1, 21. https://www.uptodate.com/contents/melanoma-clinical-features-and-diagnosis
- Waldman RA, Grant-Kels JM. The role of sunscreen in the prevention of cutaneous melanoma and nonmelanoma skin cancer. Journal of the American Academy of Dermatology. 2019;80(2):574-576.e1.








